Eine Parodontitis ist eine Entzündung des Zahnhalteapparats.
Millionen von Deutschen leiden darunter und wissen es zum Teil gar nicht.
Dabei ist die Früherkennung äußerst wichtig. Unbehandelt kann die Krankheit
zu Zahnverlust führen oder Diabetes begünstigen.
Wir sagen Ihnen, wie Sie sich davor schützen.
Was ist Parodontitis?
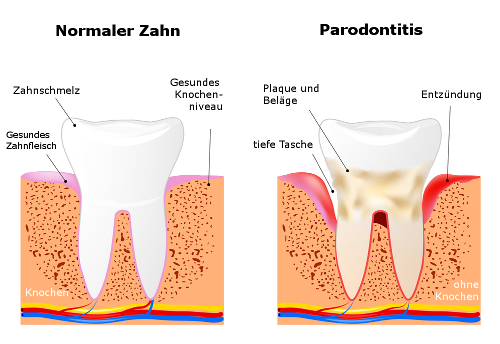
Im Volksmund spricht man oft von Parodontose. Gemeint ist eine Entzündung des
Zahnhalteapparats, der unsere Zähne mit dem Kiefer verbindet. Dieser Zahnhalteapparat,
wissenschaftlich Parodontium genannt, umfasst neben dem Zahnfleisch
auch Bindegewebe und Kieferknochen. Ist das Parodontium erst einmal angegriffen,
droht eine starke Beeinträchtigung der Mundgesundheit bis hin zu Zahnverlust.
Der Prozess setzt sich immer weiter fort und kann nur durch eine Behandlung
gestoppt werden.
Der alte Begriff Parodontose gilt übrigens als überholt: Da es sich um eine bakterielle
Entzündung handelt, die in der Wissenschaft durch die Endung „-titis“ gekennzeichnet
werden, bezeichnet man die Krankheit heute als Parodontitis.
Was ist der Unterschied zur Zahnfleischentzündung?
Vielen Patienten dürfte die einfache Zahnfleischentzündung bekannter sein. In beiden
Fällen handelt es sich um eine bakterielle Entzündung. Die Zahnfleischentzündung
greift jedoch nur das Zahnfleisch (Gingiva) an. Man nennt sie daher auch Gingivitis.
Die Parodontitis geht deutlich tiefer.
Bei der Gingivitis unterscheidet man akute von chronischen Fällen. Eine akute Gingivitis
ist meist schmerzhaft und kann mit Fieber einhergehen.
Weitere Symptome sind:
- eine Rötung und Schwellung des Zahnfleisches,
- Zahnfleischbluten,
- weiches Zahnfleisch und
- gelegentlich auch Mundgeruch.
Eine chronische Gingivitis hingegen muss nicht unbedingt mit Schmerzen verbunden sein
und wird von den Betroffenen unter Umständen zunächst gar nicht bemerkt.
Meist kann eine Gingivitis durch eine professionelle Zahnreinigung erfolgreich
bekämpft werden. Unbehandelt kann sie sich jedoch bis hin zur Parodontitis verstärken.
Wieso ist die Parodontitis so gefährlich?
Die Parodontitis greift neben dem Zahnfleisch auch die darunter liegenden Schichten
des Zahnhalteapparats an. Für die Patienten ist der Unterschied zwischen der
Gingivitis und der Parodontitis bis auf einen komischen Geschmack im Mund oder
plötzlich auftretenden Mundgeruch oft nicht zu erkennen. In aller Regel handelt es
sich um einen jahre- oder jahrzehntelangen Prozess, der für die Betroffenen unsichtbar
verläuft.

Aus Sicht des Zahnmediziners gibt es jedoch drei entscheidende Unterschiede:
Erstens trennt sich bei der Parodontitis das Zahnfleisch im Laufe der Zeit immer
weiter vom Zahn, so dass es langfristig zum Zahnverlust kommt.
Zweitens ist eine Parodontitis nicht lokal begrenzt, sondern wirkt sich auf den gesamten
Körper aus. Insbesondere zur Zuckerkrankheit (Diabetes) sind Wechselwirkungen
bekannt:
Der beim Diabetes erhöhte Blutzuckerspiegel kann eine Zahnfleischerkrankung
begünstigen. Diese wirkt sich wiederum negativ auf die Blutzuckerwerte
aus. Untersucht wird derzeit noch, inwieweit es Zusammenhänge zu Übergewicht,
Lungenerkrankungen, Krebs oder Herzinfarkten gibt.
Und drittens ist der Prozess irreversibel. Eine Gingivitis kann bei frühzeitiger Erkennung
gestoppt werden, eine Parodontitis nicht mehr. Die Behandlung wird dadurch
deutlich komplizierter.
Wie häufig ist die Parodontitis?
Bei der Parodontitis handelt es sich um eine Volkskrankheit. 30 Millionen Deutsche
leiden unter einer mittleren bis schweren Parodontitis. Das Institut der deutschen
Zahnärzte (IDZ) geht auf Grundlage einer Studie aus dem Jahr 2016 von 11,5 Millionen
schweren Parodontitisfällen aus.
Deutschland liegt im internationalen Vergleich zusammen mit Großbritannien und
Russland im Spitzenfeld der Parodontitiserkrankungen.
Besonders betroffen sind Diabetiker: Sie haben ein dreimal so hohes Risiko, eine
Parodontitis zu entwickeln. Aber auch in der Gesamtbevölkerung ist die Parodontitis
weit verbreitet. Auffällig ist ein überproportional hoher Anteil an Parodontitiserkrankungen
unter den älteren Senioren (Altersgruppe 75 bis 100 Jahre).
Erfreulich ist ein Rückgang der Fälle bei den jüngeren Erwachsenen (35 bis 44 Jahre).
Hier hat sich der Anteil der mundgesundenen Patienten in den vergangenen
zehn Jahren deutlich von 29 auf 48 Prozent erhöht. Gründe hierfür liegen in der
Verbesserung der Behandlung und einem stärkeren Verzicht auf Füllungen, die
durch Überhänge die Entwicklung einer Parodontitis begünstigen können. Auch
die verbesserte Mundhygiene auf Seiten der Patienten, ein spürbarer Rückgang
bei den Rauchern und eine Ausweitung der Professionellen Zahnreinigung (PZR)
dürften hier eine Rolle spielen.
Wie kann ich Parodontitis vorbeugen?
Eine gute Mundhygiene ist der wichtigste Faktor bei der Vorbeugung. Einer Parodontitis
geht immer eine Zahnfleischerkrankung (Gingivitis) voraus. Die häufigste
Ursache für eine Gingivitis ist Plaque an den Zähnen. Die Lösung ist denkbar einfach:
zweimal täglich gründliches Zähneputzen ist ein Muss. Die Reinigung der
Zahnzwischenräume mit Zahnseide oder einer Interdentalbürste ist jedoch mindestens
ebenso wichtig. Meist entsteht Plaque in den Zahnzwischenräumen, die durch
die Zahnbürste nicht erreicht werden.
An solchen Stellen bilden sich oft auch Beläge, die durch häusliche Pflege alleine
nicht beseitigt werden können. Hier hilft Ihr Zahnarzt oder Ihre Zahnärztin mit einer
Zahnsteinentfernung, bei der die harten Beläge oberhalb des Zahnfleischsaumes
entfernt werden. Durch eine Professionelle Zahnreinigung (PZR) können Sie einer
möglichen Erkrankung weiter vorbeugen: dabei werden Ablagerungen entfernt
und die Zähne und erreichbaren Wurzeloberflächen poliert. Dadurch können sich
Bakterien schwerer absetzen.
Vereinbaren Sie gleich morgen einen regelmäßigen Kontrolltermin
verbunden mit einer PZR als wichtige Präventionsmaßnahme gegen
Parodontitis! Dieser sollte ein- oder zweimal pro Jahr durchgeführt werden, bei Risikopatienten
entsprechend häufiger. Warnzeichen wie Zahnfleischbluten, Schwellungen,
Zahnfleischrötungen oder Mundgeruch nehmen Sie bitte ernst und vereinbaren
frühzeitig einen Termin!

Wie lässt sich Parodontitis behandeln?
Eine Parodontitis lässt sich medikamentös alleine nicht in den Griff bekommen. Die
Behandlung erfolgt in mehreren Stufen mit unterschiedlichen Maßnahmen. Ziel ist
es, den Prozess zu stoppen und eine neuerlichen Ausbreitung zu verhindern.
Zunächst wird in einer Hygienephase der Mundraum gereinigt. Hier kommt die
Profesionelle Zahnreinigung (PZR) zum Einsatz, die je nach Ausbreitungsgrad
mehrfach wiederholt werden muss. Füllungen müssen gegebenenfalls gelegt oder
erneuert werden, um weitere Bakterienherde in der Mundhöhle zu beseitigen.
Spülflüssigkeiten oder Medikamente helfen, die vorhandenen Bakterien zu beseitigen.
In einer zweiten Phase, der so genannten geschlossenen Behandlung, werden die
unterhalb des Zahnfleischrandes liegenden Beläge angegangen. Diese werden
mit speziellen Handinstrumenten oder Lasern entfernt.
Bei einer schwerwiegenden Parodontitis müssen nun chirurgische Schritte eingeleitet
werden. Dabei werden Bereiche im Mund geöffnet, um unter Sicht die Schritte
aus der geschlossenen Phase zu wiederholen. Geöffnete und gesäuberte Knochentaschen
können nun gefüllt oder durch Membrane abgedeckt werden.
Bei besonders aggressiven Formen der Parodontitis kann die Behandlung durch
Antibiotika oder eine „Full Mouth Disinfection“ unterstützt werden. Ihr Zahnarzt bespricht
mit Ihnen, welche Leistungen Ihre Kasse im Einzelfall abdeckt.
In jedem Fall werden die PatientInnen angeleitet, wie sie durch eine verbesserte
Mundhygiene künftigen Erkrankungen des Zahnbetts vorbeugen können. Regelmäßiges
Zähneputzen inklusive Reinigung der Zahnzwischenräume und periodische
Kontrolltermine verhindern in aller Regel eine erneute Ausbreitung.

